症例・導⼊事例
※ご紹介する症例は臨床症例の一部を紹介したもので、全ての症例が同様な結果を示すわけではありません。
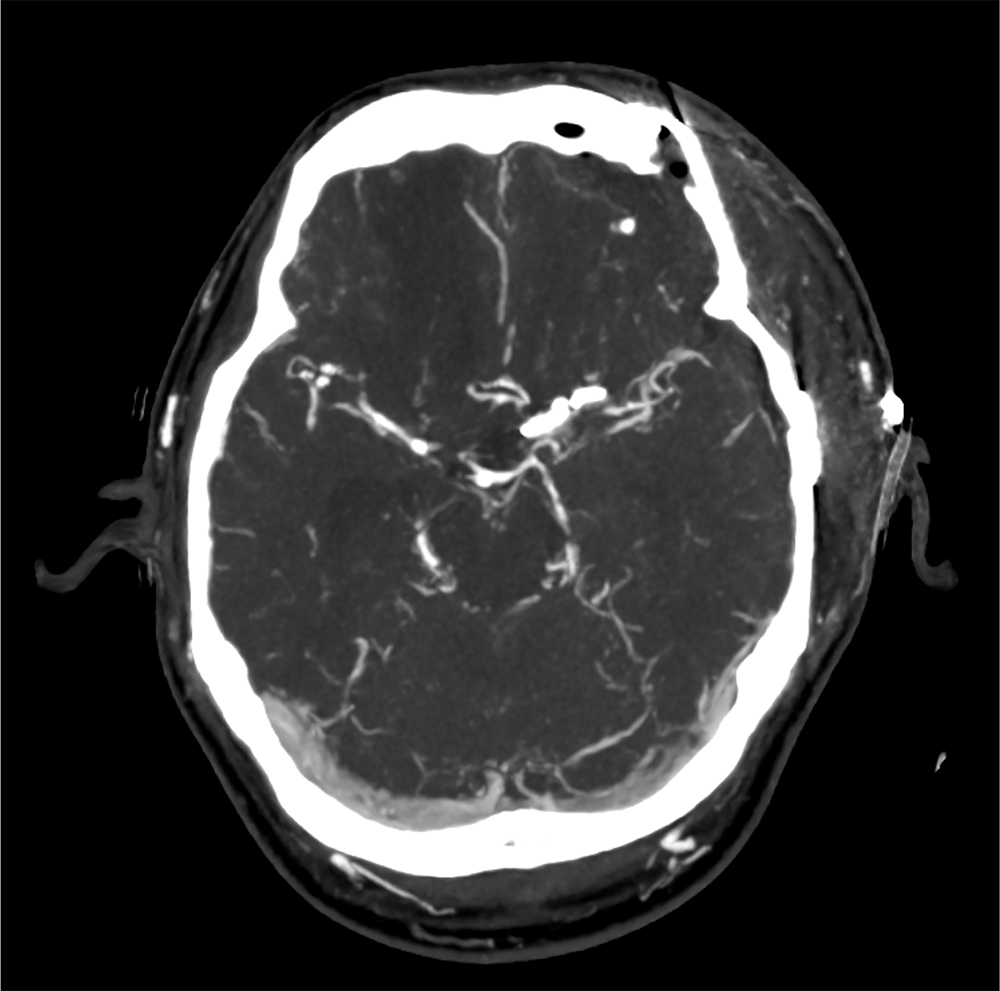
頭部CTでのSAH術後血流評価
施設名: 奈良県立医科大学附属病院
執筆者: 放射線・核医学科 中西 祥子 先生、越智 朋子 先生
作成年月: 2025年10月
※ 効能又は効果、用法及び用量、警告・禁忌を含む注意事項等情報等については、電子添文をご参照ください。
はじめに
症例背景
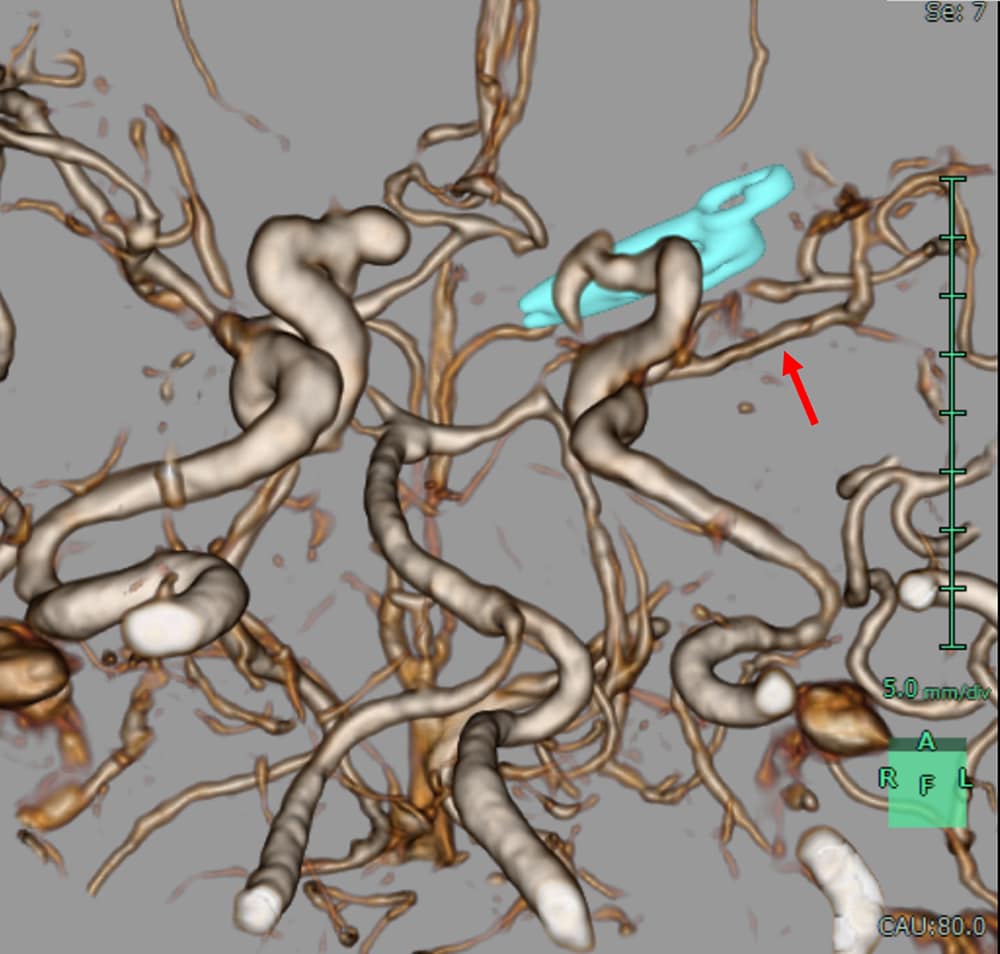
40歳代、男性、60kg、左内頚動脈瘤破裂、クモ膜下出血
検査目的
左内頚動脈瘤破裂に対しクリッピング術後。術後評価のために頭部CTA、CTV、CT perfusion施行。
使用造影剤
イオプロミド370注シリンジ80mL「BYL」/ 58mL
症例解説
CTの結果脳血管攣縮が認められ、ファスジル塩酸塩の動注療法が施行された。その後は増悪なく経過した。
撮影プロトコル
表は横スクロールでご覧いただけます。
| 使用機器 | CT機種名/メーカー名 | Aquilion One / Canon |
| CT検出器の列数/スライス数 | 320 | |
| ワークステーション名/メーカー名 | VINCENT / Fujifilm |
撮影条件
表は横スクロールでご覧いただけます。
| 撮影時相 | 単純 | 動脈相 | 平衡相 |
| 管電圧 (kV) | 120 | 80 | 120 |
| AEC | VolumeEC | VolumeEC | VolumeEC |
| (AECの設定) | SD 2.5 | ー | SD 2.5 |
| 管電流時間 (Eff.mAs) | ー | 120 | ー |
| ビーム幅 | 0.5x80 | 160 | 0.5x80 |
| 撮影スライス厚(mm) | 0.5 | 0.5 | 0.5 |
| 焦点サイズ | Small | Small | Small |
| スキャンモード | Helical | Volume | Helical |
| スキャン速度(sec/rot) | 1 | 1 | 1 |
| ピッチ | 高精細(PF 0.637) | ー | 高精細(PF 0.637) |
| スキャン範囲 | 頭部 | 頭部 | 頭部 |
| 撮影時間 (sec) | 8.36 | 1 | 8.36 |
| 撮影方向 | 足→頭 | ー | 足→頭 |
再構成条件
表は横スクロールでご覧いただけます。
| 単純 | 動脈相 | 平衡相 | |
| ルーチン:再構成スライス厚/間隔 (mm/mm) | 3.0 / 3.0 | 3.0 / 3.0 | 3.0 / 3.0 |
| ルーチン:再構成関数/逐次近似応用法 | FC21 | FC21 | FC21 |
| 3D/MPR用:再構成スライス厚/間隔 (mm/mm) | 0.5 / 0.5 | 0.5 / 0.5 | 1.0 / 0.8 |
| 3D/MPR用:再構成関数/逐次近似応用法 | FC21 | AiCE Brain CTA | FC21 |
造影条件
表は横スクロールでご覧いただけます。
| 自動注入器機種名/メーカー名 | Stellant / Bayer |
| 造影剤名 | イオプロミド370注シリンジ |
表は横スクロールでご覧いただけます。
| 撮影プロトコル | 動脈相 | 平衡相 |
| 造影剤:投与量 (mL) | 50 | ー |
| 造影剤:注入速度 (mL/sec) | 5 | ー |
| 生食:投与量 (mL) | 25 | ー |
| 生食:注入速度 (mL/sec) | 5 | ー |
| スキャンタイミング | 固定法 | |
| ディレイタイム | 造影剤注入開始10秒後 | 造影剤注入開始180秒後 |
| 留置針サイズ (G) | 20 | |
| 注入圧リミット (psi) | 200 | |
4D撮影。造影効果を高めるため、100kVの低管電圧撮影を実施している。
当該疾患の診断における造影CTの役割
くも膜下出血は脳表面の血管が破綻して生じる緊急疾患であり、迅速な診断と適切な治療を行わなければ重篤な転帰を辿る。予後を悪化させる因子としては再出血や遅発性脳血管攣縮が重要であり、特に再出血は高率に予後を不良とするため、治療後も慎重な経過観察が求められる。
造影CTは、くも膜下出血の術前・術後評価の双方で用いられる。術前では破綻血管の同定や治療計画立案に、術後では再出血の有無や脳血管攣縮の評価に活用される。また発症前であっても、造影CTは動脈瘤の早期検出や血管構築の把握に寄与し、予防的観点からも重要な役割を果たす。
(引用:脳卒中治療ガイドライン2009・2021)
CT技術や撮像プロトコル設定について
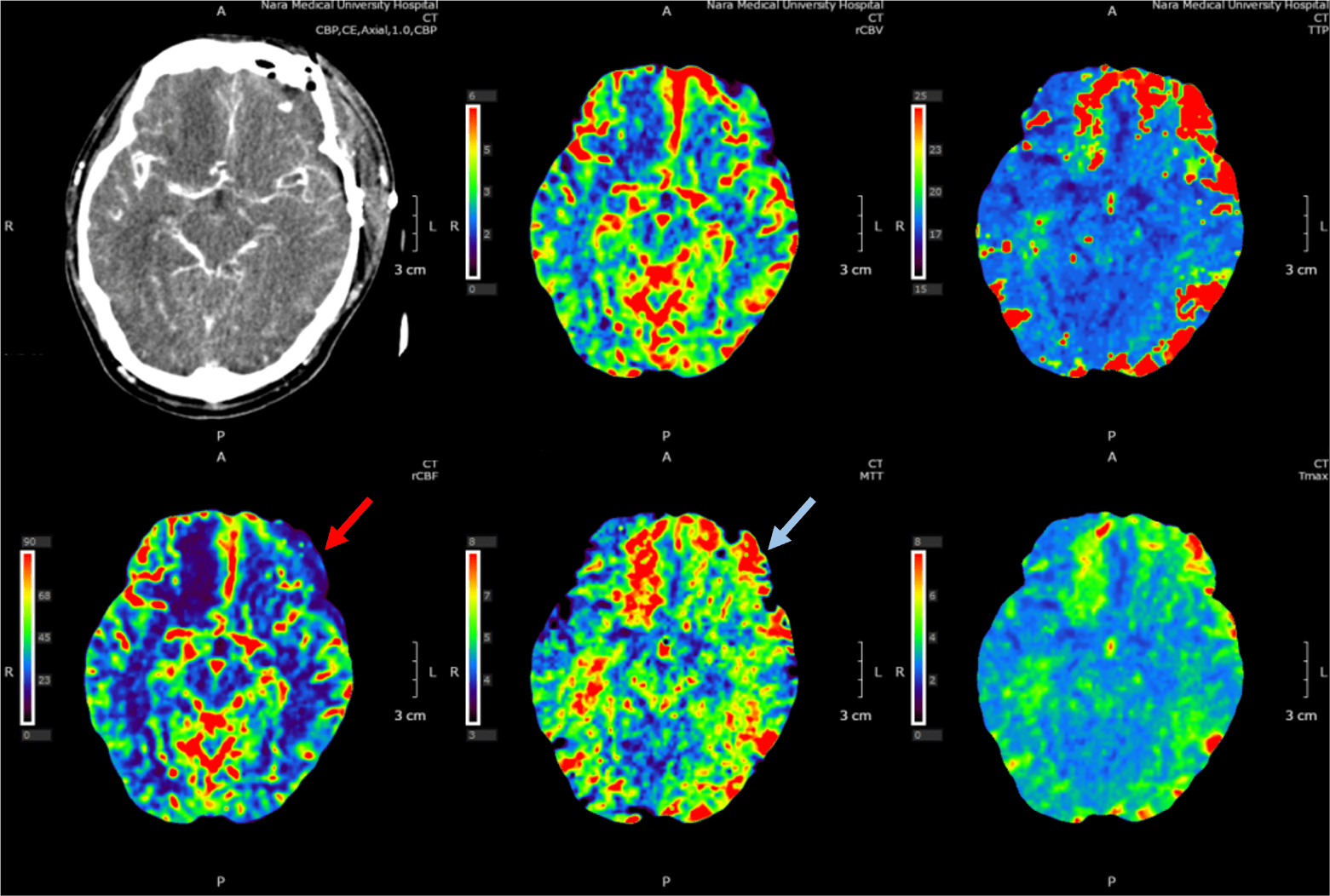
術後の血管攣縮評価に有用なCBP法(Cerebral Blood Perfusion)は、同一断面を連続的に撮影するダイナミックスキャンにより、急速静注したヨード造影剤の通過を捉える手法である。本法では脳組織内の毛細血管血流を解析し、脳血流量(CBF)、脳血液量(CBV)、平均通過時間(MTT)などのパラメータをカラーマップとして可視化できる。これにより、血管攣縮の有無を含めた虚血性脳血管障害の定量的評価が可能となる。
急性期SAH患者はしばしば不穏状態にあるため、撮影時間の短縮や体動補正が課題となるが、本検査は1分以内で施行可能であり、簡便性と迅速性の両面から臨床的に重要な検査である。
術前では破綻血管の同定と治療計画に重点を置いたCTA撮影を、術後および経過観察では血管攣縮や虚血評価を目的としたCBP撮影を選択する。これらを組み合わせることで、診断から治療戦略決定、さらには予後予測まで一貫した画像診断が可能となる。