症例・導⼊事例
※ご紹介する症例は臨床症例の一部を紹介したもので、全ての症例が同様な結果を示すわけではありません。
希釈Test bolus法と二管球CTを用いた心臓CTの一例
施設名: 愛媛大学医学部附属病院
執筆者: 放射線科 吉田 和樹 先生、小林 裕介 先生、澤田 俊 先生, 城戸 輝仁 先生
作成年月:2024年6月
※ 効能又は効果、用法及び用量、警告・禁忌を含む注意事項等情報等については、電子添文をご参照ください。
はじめに
症例背景
70歳代、男性、69Kg、心房細動
検査目的
心房細動に対するカテーテルアブレーション術前検査
使用造影剤
イオプロミド370注80mLシリンジ「BYL」/ 54ml
症例解説
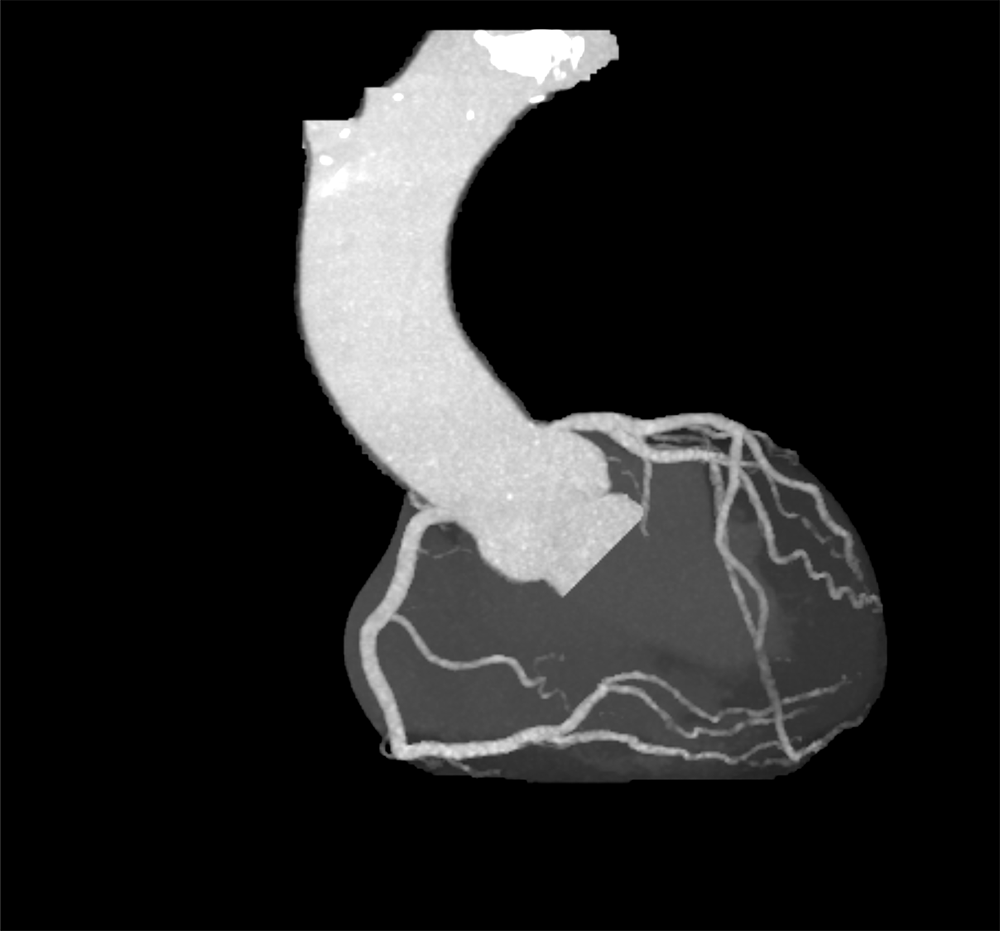
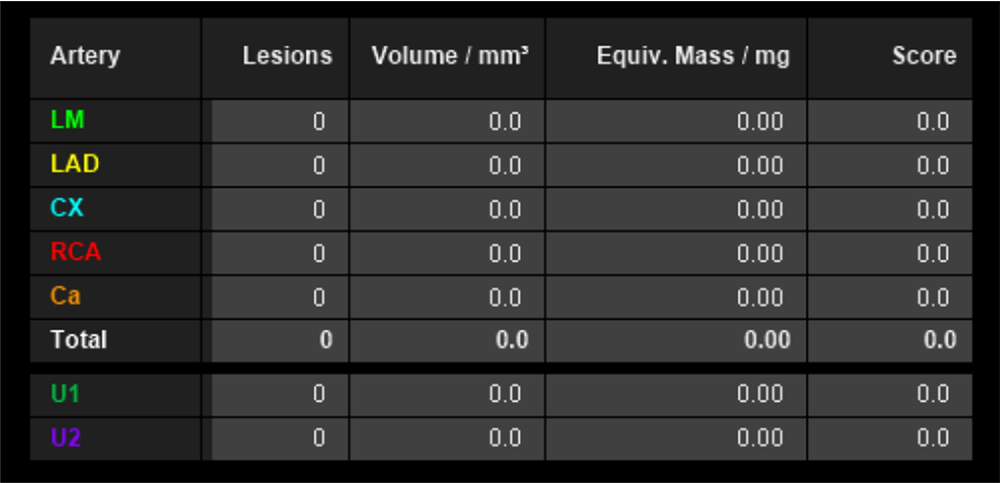
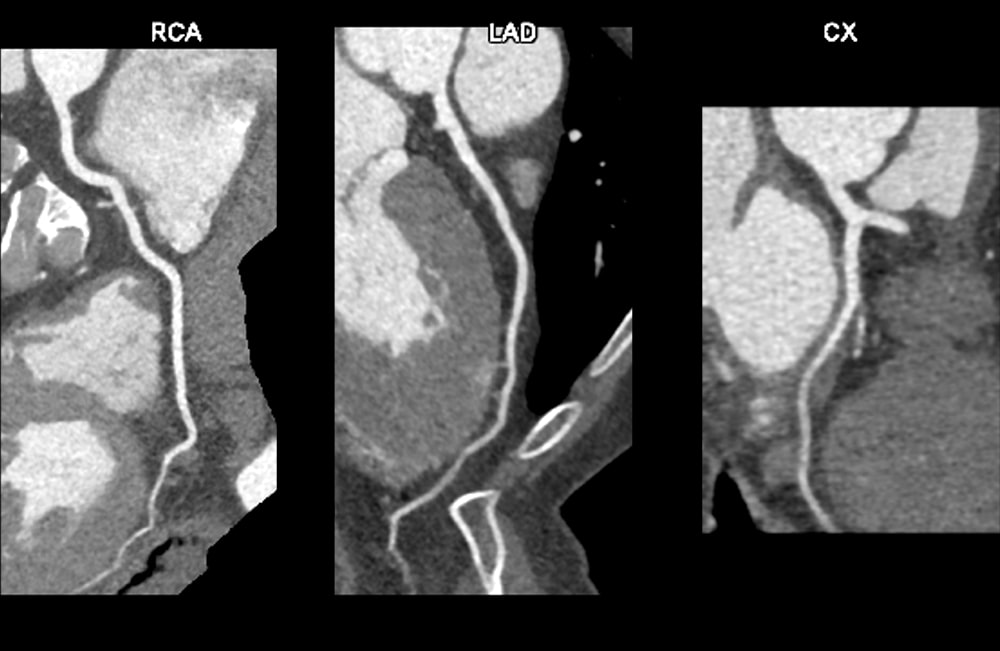
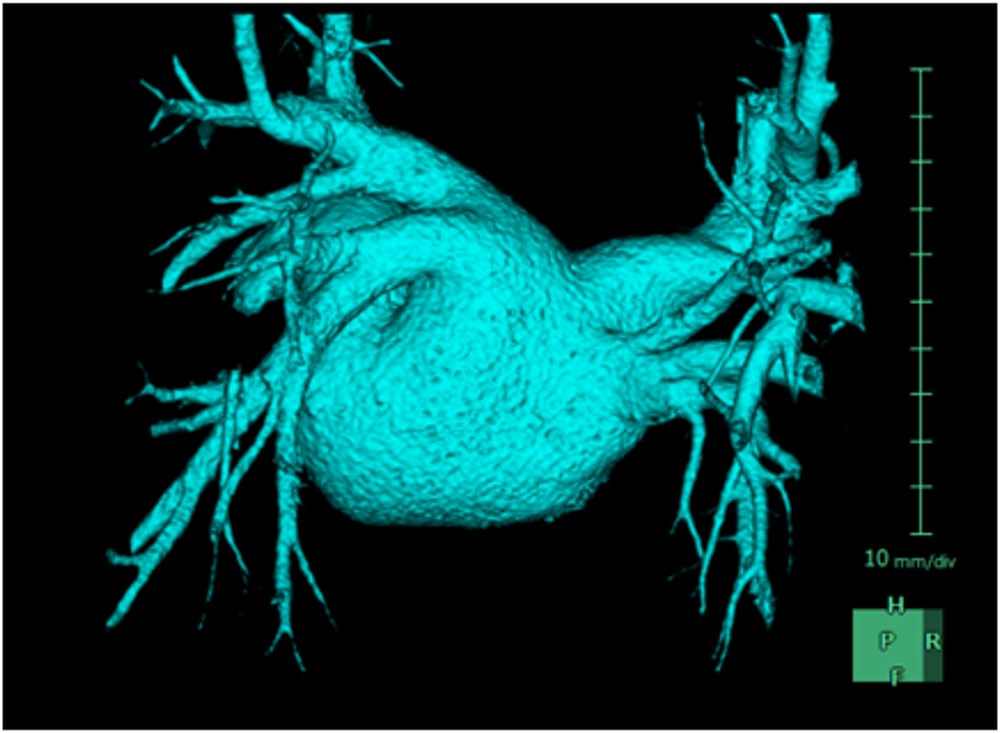
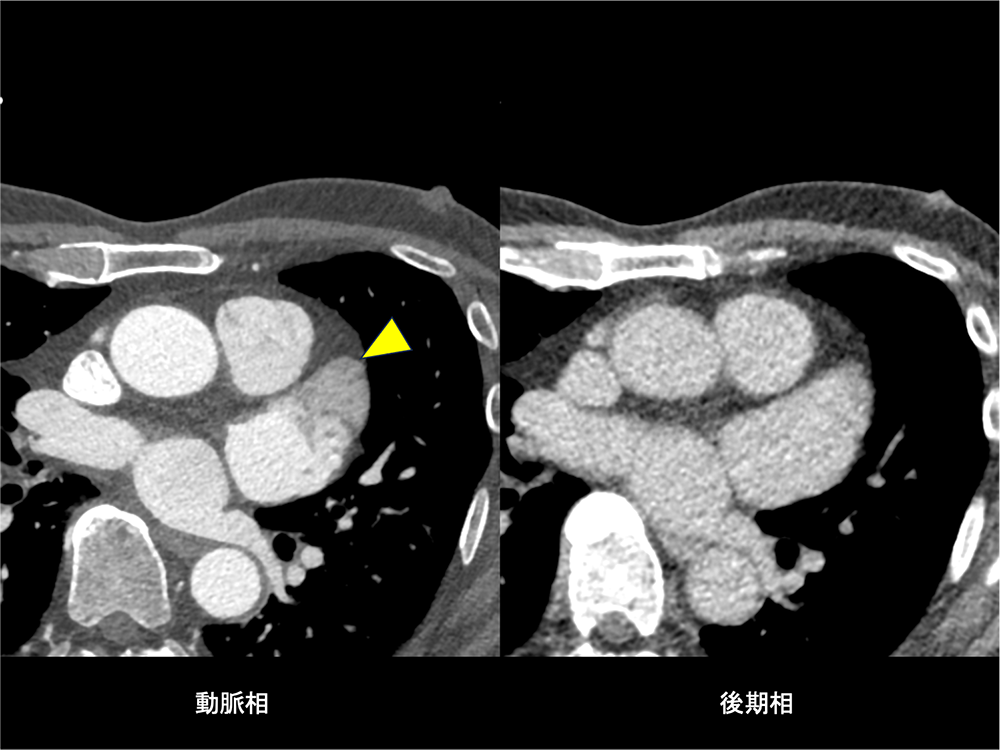
時々動悸を自覚しており、心電図で発作性心房細動を指摘された。カテーテルアブレーションを希望され、当院紹介受診した。心臓CTを施行され、冠動脈に有意狭窄なく、肺静脈にも明らかな破格はみられなかった。動脈相で左心耳に造影不良域を認めたが、後期相で造影されており、血流鬱滞と診断した。明らかな左心耳血栓は指摘できなかった。予定通りカテーテルアブレーションを施行され、退院された。
画像所見
撮影プロトコル
表は横スクロールでご覧いただけます。
| 使用機器 | CT機種名/メーカー名 | SOMATOM Force / Siemens Healthineers |
| CT検出器の列数/スライス数 | 192×2 detector | |
| メーカー名 | Synogo.via / Siemens Healthineers |
撮影条件
表は横スクロールでご覧いただけます。
| 撮影時相 | 単純(カルシウムスコア) | 心臓CT(動脈相) | 遅延相 |
| 管電圧 (kV) | 120 | 100 or 120 | 90 |
| AEC | on | on | on |
| (AECの設定)Reference mAs | 80 | 216(Ref.kV90) | 80 |
| 管電流時間 (Eff.mAs) | NA | NA | NA |
| ビーム幅 | 0.6 * 160 | 0.6*192 | 0.6 * 184 |
| 撮影スライス厚 (mm) | 3 | 0.75 | 3 |
| 焦点サイズ | Large | Large | Large |
| スキャンモード | Axial | Helical | Axial |
| スキャン速度(sec/rot) | 0.25 | 0.25 | 0.25 |
| ピッチ | ー | 0.15 | ー |
| スキャン範囲 | 心臓 | 心臓CT | 左心耳 |
| 撮影時間 (sec) | 7 | 8 | 3 |
| 撮影方向 | 頭→足 | 頭→足 | 頭→足 |
再構成条件
表は横スクロールでご覧いただけます。
| 単純(カルシウムスコア) | 心臓CT(動脈相) | 遅延相 | |
| ルーチン:再構成スライス厚/間隔 (mm/mm) | 3 / 3 | 0.75 / 0.4 | 3 / 3 |
| ルーチン:再構成関数/逐次近似応用法 | Qr36 / FBP | Bv40 / ADMIRE2 | Qr36 / ADMIRE3 |
| 3D/MPR用:再構成スライス厚/間隔 (mm/mm) | NA | 0.75 / 0.4 | NA |
| 3D/MPR用:再構成関数/逐次近似応用法 | NA | Bv40 / ADMIRE2 | NA |
造影条件
| 自動注入器機種名/メーカー名 | Stellant D Dual Flow / Bayer |
| 造影剤名 | イオプロミド370注シリンジ |
表は横スクロールでご覧いただけます。
| 心臓CT(動脈相) | 遅延相 | |
| 造影剤:投与量 (mL) | NA | NA |
| 造影剤:注入速度 (mL/sec)、注入時間 (sec) | 希釈TB法 (図7参照) | 追加なし |
| 生食:投与量 (mL) | 希釈TB法 (図7参照) | 追加なし |
| 生食:注入速度 (mL/sec)、注入時間 (sec) | 希釈TB法 (図7参照) | 追加なし |
| スキャンタイミング | 希釈TB法 | 心臓CT撮影後2-3分程度 |
| ディレイタイム | NA | NA |
| 留置針サイズ (G) | 20 | |
| 注入圧リミット (psi or kg/cm2) | 225 | |
希釈Test bolus法では生理食塩水が100~150ml必要となる。Stellant D Dual Flowは最大200mlをセットすることができ、本法を可能にしている。注意点として希釈率は5%刻みでの設定となるために、端数が生じた場合は切り上げるようにしている。
当該疾患の診断における造影CTの役割
1:カテーテルアブレーション術前検査としての役割
- 心臓CTはカテーテルアブレーション前に左房の形態評価、肺静脈の破格の有無や解剖の把握、左心耳内血栓の除外に有用である。特に左心耳内血栓の除外に関しては、2021年改訂版循環器超音波検査の適応と判読ガイドラインにおいて、「心房細動に対するアブレーション治療時に左心耳内血栓の存在が心臓造影CTで否定できない場合に、経食道心エコー検査を行う(推奨クラスⅠ、エビデンスレベルB)。遅延造影像が撮像された心臓造影CTにおいて左心耳内血栓の存在が否定的な場合、経食道心エコー検査のルーチン実施は推奨されない(推奨クラスⅢ:No benefit、エビデンスレベルC)」とされており、心臓CTの有用性が高まってきている。当院では、心臓CTを撮影後に、すぐに左心耳に造影不良域がないかを確認し、造影不良域がある場合には、遅延相を追加して、左心耳血栓と血流鬱滞の鑑別を行うようにし、不必要な経食道心エコー検査を省略できるように努めている。さらに、CARTOなどの三次元マッピングシステムを用いると、事前に得られた心臓CT画像と電気解剖学的マッピングシステムにより得られたリアルタイムの解剖学的情報を統合でき、術中手技の支援を行うことが可能となる。
2:冠動脈評価の役割
- 心房細動患者において、冠動脈評価を行う必要があるかに関しては議論の分かれるところであるが、当院では時間分解能の高い二管球CT(66msecの時間分解能)を使用可能であり、当院での臨床ニーズも考慮し、冠動脈も併せて評価を行うようにしている。一般的に、心臓CTは高い陰性的中率があり、冠動脈狭窄の有無に関しては高い診断能を有している。ただし、冠動脈の狭窄を適切に評価するためには、冠動脈内腔の造影効果を至適な範囲に保つ必要があり、概ね350-400HU程度とされている。また、冠動脈評価においてプラーク性状の評価が重要であるが、プラーク性状評価も冠動脈内腔の造影効果により影響を受けることが知られており、安定したプラーク性状評価のためには、安定した冠動脈内腔の造影効果を保つ必要がある。主に、心臓CTの造影法としてBolus track-ing法とTest bolus法が広く用いられている。
- Bolus tracking法は1回のみの造影剤注入であり簡便であるが、個々の症例の臨床背景の違い(心機能など)による影響を受けやすい。一方、Test bolus法はBolus tracking法より症例毎の最適撮影タイミングをとらえやすいという利点があるが、2回の造影剤注入が必要であるため、手技がやや煩雑になるという制限がある。また、いずれの撮影方法も冠動脈の造影効果を至適範囲内に必ずしも得られるわけではない点に留意が必要である。当院では、本番前に撮影するtest bolusに希釈造影剤を用いることで、本番撮影時の最適撮影タイミング予測と冠動脈の造影効果を指摘範囲内に収めるために必要な造影剤量を予め算出することが可能となった。それにより個々の症例間で冠動脈の造影効果のばらつきが少ない画像が得られるようになっている。
CT技術や撮像プロトコル設定について
- 通常心臓CTは体重によって造影剤量を決定し、Bolus tracking法等で撮像タイミングを決定するが、当院は希釈Test bolus法を用いてより正確に患者に合わせた造影剤量、撮像タイミングで撮影を行なっている。
- 希釈Test bolus法は、希釈造影剤を用いてテスト撮影を行って得られた時間濃度曲線(TDC: time density curve)から、本番の撮影タイミングと造影剤量を決定する方法であり、従来法と比較して造影剤量や撮影タイミングを最適化し、造影効果のばらつきを低減することができる。まず、20%希釈造影剤を用いてテスト注入を行い(20%希釈造影剤50mlを5秒注入し、生理食塩水40mlを5秒注入)、上行大動脈にROIを置き、間欠的に撮影を行うことでTDCを得る。得られたTDCからピーク時間とピークより3秒前の造影効果及びベースのCT値を得る。目標とする大動脈のCT値を設定し(例えば350HU)、本番の希釈率を20% × [目標CT値(350HU)- ベースのCT値] /[テスト注入ピーク3秒前造影効果 - ベースのCT値]とする。仮に、造影前のCT値が50HU、20%希釈造影剤のテストピーク3秒前CT値が200HUであった場合、希釈率が20%で150HU上昇するので、希釈率を倍の40%とすれば300HU上昇することとなる。造影前CT値に足すと目標の350HUとなる。また、撮影タイミングに関してはテスト注入のピーク時間の3秒前をターゲットとし、設定を行っている。
使用上の注意【電子添文より抜粋】
9.特定の背景を有する患者に関する注意
9.8 高齢者
患者の状態を観察しながら使用量を必要最小限にするなど慎重に投与すること。本剤は主として、腎臓から排泄されるが、高齢者では腎機能が低下していることが多いため、高い血中濃度が持続するおそれがある。[8.6、9.2.1、9.2.2 参照]