CTで切除可能と診断された膵癌患者での肝転移検出におけるEOB-MRIの診断的利点
The diagnostic advantage of EOB-MR imaging over CT in the detection of liver metastasis in patients with potentially resectable pancreatic cancer. Ito T, et al. Pancreatology. 2017; 17(3): 451-456.
利益相反:著者らに開示すべき利益相反はない.
効能・効果、用法・用量、禁忌、原則禁忌を含む使用上の注意につきましては、添付文書をご参照ください。
Point of Article
Multidetector computed tomography(MDCT)は局所病変および遠隔転移の検出能が高く,膵癌の診断やステージングにおける有用なモダリティと考えられている.しかし,MDCTで検出されない肝転移が術中または術後に検出され,手術不適応であることが判明する場合がある.肝特異性造影剤であるEOB・プリモビスト®を用いたMRI(EOB-MRI)は,肝病変と正常肝組織を高いコントラストで描出することが可能であり,肝細胞癌,大腸癌肝転移の診断能が高いことが報告されている1-6)が,膵癌肝転移の検出に関するエビデンスは十分ではない.
そこで本研究では,MDCTおよび超音波検査により切除可能と診断された膵癌患者を対象にEOB-MRIの肝転移診断における有用性を検討した.その結果,EOB-MRIは膵癌肝転移を高い精度で検出可能であることが明らかとなった.
.
| 対 象 |
MDCTおよび超音波検査で切除可能膵癌と診断後,EOB-MRIが施行され,さらに開腹手術が実施された201例
|
|---|---|
| 試験デザイン | 後ろ向き観察研究 |
| 撮像条件 |
使用装置
造影剤投与方法
撮像法
|
| 評価方法 |
臨床評価とは関連しない複数の放射線科医が盲検下で読影を行った.なお,MDCTあるいはEOB-MRIによる画像所見で,血管腫やのう胞と診断したものを除外した後,肝細胞造影相で検出された肝内病変(増強効果の有無とは関係なし)を肝転移の可能性ありの病変,Possible lesion(PL)と定めた(図1). 統計解析 EOB-MRIでPLと診断した病変に対し,術中検索あるいは術後の追跡調査に基づく“最終診断”と照合し,EOB-MRIによる肝転移検出の感度,特異度,正診率,陽性的中率,陰性的中率を算出した. |
対象患者201例は,男性111例,女性90例で,年齢中央値は70歳であった.膵癌の原発部位は膵頭部が137例,膵体部が64例で,開腹手術施行時に切除可能と判定されたのは179例(89%),切除不能と判定されたのは22例(11%)であった.切除不能の理由は局所進行癌1例,遠位リンパ節転移2例,肝転移10例,腹膜播種10例(重複あり)であった.
図1.EOB-MRIで肝転移の可能性ありと診断された病変(PL)
EOB-MRI
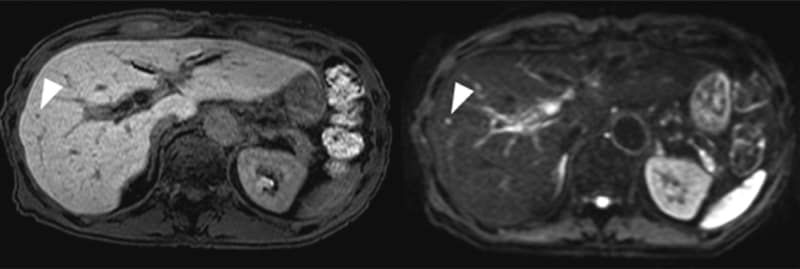
肝S5区域において,PLは肝細胞造影相(左図)で低信号に,拡散強調画像(右図)で高信号に描出された.
MDCT

MDCTで病変は描出されていない.
ご紹介する症例は臨床症例の一部を紹介したものであり,全ての症例が同様の結果を示すわけではありません.
EOB-MRI所見と最終診断結果とを比較し,EOB-MRIの肝転移検出能を評価した.その結果,EOB-MRIでは37のPL(17例)が検出され,そのうち最終診断で肝転移と診断されたのは31病変で,残りの6病変は良性腫瘍(血管腫3病変,膿瘍3病変)と診断された.また,EOB-MRIでは検出されず,術中検索または術後の追跡調査で検出された肝転移は9病変であった(図2).
これらの結果からEOB-MRIによる膵癌肝転移の検出能は,感度77.5%,特異度94.7%,正診率90.2%,陽性的中率83.8%,陰性的中率92.3%であった.
また,EOB-MRIによる膵癌肝転移検出に影響を及ぼす因子について,腫瘤のMRI所見,腫瘍径,肝表面からの距離が検討されたが,いずれもEOB-MRIによる検出との相関を示さなかった(表1).
図2.EOB-MRI所見と最終診断の関係

*および**:重複あり
表1.EOB-MRIによる肝転移検出に影響を及ぼす因子の評価
| 病変の分類 | p値 | |||
|---|---|---|---|---|
| 偽陽性(6病変) | 真陽性(31病変) | 偽陰性(9病変) | ||
|
腫瘤のMRI所見 |
3 6 6 |
14 31 29 |
n.a. n.a. n.a. |
0.828 n.a. 0.427 |
|
腫瘍径(mm)a |
5.1(3.3-5.7)b | 4.6(3.2-9.2)c | 5.0(3.0-6.0)c | 0.953 |
|
肝表面からの距離 |
4b 1b |
20b 11b |
8c 1c |
0.327 |
Mann-Whitney U検定またはFisher’s exact検定
a 中央値(範囲)
b EOB-MRI所見に基づく距離
c 術中超音波画像所見に基づく距離
EOB-MRIでPLと診断,あるいは術中に肝転移と診断された患者(計18例)の腫瘍マーカー値,黄疸の有無,病変数などに関する特徴を表2に示す.
表2.EOB-MRIでPLと診断または術中に肝転移と診断された患者の特徴
| 患者 | CEA (ng/mL) |
CA19-9 (U/mL) |
黄疸a | PL数 | 肝転移数 | 病変の分類 | ||
|---|---|---|---|---|---|---|---|---|
| 偽陽性 | 真陽性 | 偽陰性 | ||||||
| 1 | 4.9 | 678 | 有 | 1 | 0 | 1 | 0 | 0 |
| 2 | 3.1 | 15 | 無 | 1 | 2 | 0 | 1 | 1 |
| 3 | 23.2 | 5 | 無 | 8 | 10 | 0 | 8 | 2 |
| 4 | 33.1 | 4 | 有 | 2 | 0 | 2 | 0 | 0 |
| 5 | 2.7 | 42 | 無 | 1 | 2 | 0 | 1 | 1 |
| 6 | 25.7 | 13,451 | 無 | 2 | 2 | 0 | 2 | 0 |
| 7 | 21.4 | 4,419 | 有 | 1 | 0 | 1 | 0 | 0 |
| 8 | 12.7 | 2,496 | 有 | 4 | 5 | 0 | 4 | 1 |
| 9 | 1.3 | 51 | 無 | 1 | 0 | 1 | 0 | 0 |
| 10 | 4.2 | 474 | 有 | 1 | 2 | 0 | 1 | 1 |
| 11 | 3.9 | 711 | 無 | 1 | 1 | 0 | 1 | 0 |
| 12 | 2.1 | 25 | 無 | 0 | 1 | 0 | 0 | 1 |
| 13 | 2.1 | 15 | 無 | 2 | 2 | 0 | 2 | 0 |
| 14 | 1.9 | 208 | 有 | 1 | 3 | 0 | 1 | 2 |
| 15 | 0.6 | 43 | 無 | 1 | 0 | 1 | 0 | 0 |
| 16 | 2.8 | 4 | 無 | 5 | 5 | 0 | 5 | 0 |
| 17 | 2.5 | 182 | 無 | 4 | 4 | 0 | 4 | 0 |
| 18 | 6.7 | 2 | 無 | 1 | 1 | 0 | 1 | 0 |
| 合計 | 37 | 40 | 6 | 31 | 9 | |||
a 総ビリルビン値>2.0mg/dL
術前の腫瘍マーカー値,腫瘍部位,T分類,腫瘍径,門脈への浸潤,リンパ節転移,EOB-MRIによる病変検出の各因子について単変量および多変量解析を行い,術中の肝転移検出への影響因子を検討した結果,EOB-MRIによるPLのみが,その予測因子として同定された(表3).
表3.術中の肝転移検出への影響因子の検討
|
手術前因子 |
術中肝転移 | 単変量解析 | 多変量解析 | |
|---|---|---|---|---|
| 無 | 有 | p値 | p値,相対危険度(95%信頼区間) | |
|
CEA |
168 23 |
7 3 |
0.099 |
0.809 1.00 1.27(0.17-9.14) |
|
CA19-9 |
95 96 |
6 4 |
0.527 |
|
|
腫瘍部位a |
132 59 |
5 5 |
0.206 |
|
|
T分類(UICC第7版)a |
10 181 |
0 10 |
0.458 |
|
|
腫瘍径a |
59 132 |
5 5 |
0.206 |
|
|
門脈浸潤a |
109 82 |
6 4 |
0.855 |
|
|
リンパ節転移a |
154 37 |
7 3 |
0.412 |
|
|
EOB-MRIで検出されたPL |
183 8 |
1 9 |
<0.001 |
<0.001 1.00 197.79(21.82-1,792.74) |
ロジスティック回帰モデル
a CT検査の所見
本研究の結果から,EOB-MRIは膵癌肝転移の検出において感度,特異度,正診率,陽性的中率,陰性的中率が高く,MDCTおよび超音波検査で切除可能と診断された膵癌患者の肝転移検出に有用なモダリティであることが示された.
膵癌は,診断時に肝転移をはじめとする遠隔転移のため治癒切除不能であることが多く,遠隔転移が確認されれば手術は適用とならない.しかし,現在標準的に用いられている高解像度MDCTでも,潜在する微小肝転移を見逃す可能性があり,不要な手術を避けるためには,肝転移をより精度の高い方法で術前に検出することが重要である.
本研究では,対象患者201例中10例(4.9%)で開腹手術下に肝転移が検出されたが,うち9例はEOB-MRIでもPLと診断されており,これらを肝転移と診断すれば,不要な手術を約5%の症例で避けることが可能であった.また術中肝転移検出の予測因子の評価では,単変量・多変量解析の結果,EOB-MRIによるPLの検出のみが独立した予測因子であることが示され,EOB-MRIは膵癌患者の肝転移検出において有用と考えられた.
一方,本研究では5例で偽陽性病変(肝膿瘍3病変,血管腫3病変)がみられた.こうした偽陽性病変と真の陽性病変を鑑別することが必須である.膵癌患者では,胆道狭窄や胆道閉塞から胆管炎が生じるため,術前に肝膿瘍の形成が認められることが多い.今回,肝膿瘍の偽陽性3病変はいずれも膵頭部癌症例で黄疸がみられ,うち2病変は胆管炎を合併していた.胆管炎の有無は肝転移と肝膿瘍を術前に鑑別する上で重要な情報である.血管腫も膵癌患者の5-20%でみられる良性腫瘍である.比較的大きな良性腫瘍はMDCTで容易に診断可能であるが,今回そうした肝膿瘍や血管腫は評価から除外されていたため,微小な肝膿瘍や血管腫と肝転移とを鑑別するのは困難であったと考えられる.
EOB-MRIで疑わしい病変が検出された場合,造影超音波検査,腹腔鏡検査などを併せて実施することなどが推奨される.
本研究の結論として,EOB-MRIを施行することで手術不適応例を除外し,術後の死亡および不要な膵切除による患者負担を最小限にすることができれば,手術および術後治療の医療費が軽減され,本来必要な治療をより多くの患者で行うことが可能になると考えられる.
References
- Hammerstingl R, et al. Eur Radiol. 2008; 18(3): 457-467.
- Ichikawa T, et al. Liver Cancer. 2014; 3(2): 97-107.
- Ooka Y, et al. Magn Reson Imaging. 2013; 31(5): 748-754.
- Zech CJ, et al. Br J Surg. 2014; 101(6): 613-621.
- Löwenthal D, et al. Eur Radiol. 2011; 21(4): 832-840.
- Koh DM, et al. Br J Radiol. 2012; 85(1015): 980-989.
PP-PF-RAD-JP-0607-22-06



